我国糖尿病患者约1.4亿,其中糖尿病视网膜病变患病率达24.7%-37.5%(即每3-4名糖尿病患者中就有1例糖尿病视网膜病变患者)。 随着糖尿病病程越长,患病率越高,病情也越重,导致视力缺损和失明的人越来越多。6月6日是全国爱眼日,让我们一起爱护眼睛,关注糖尿病视网膜病变。
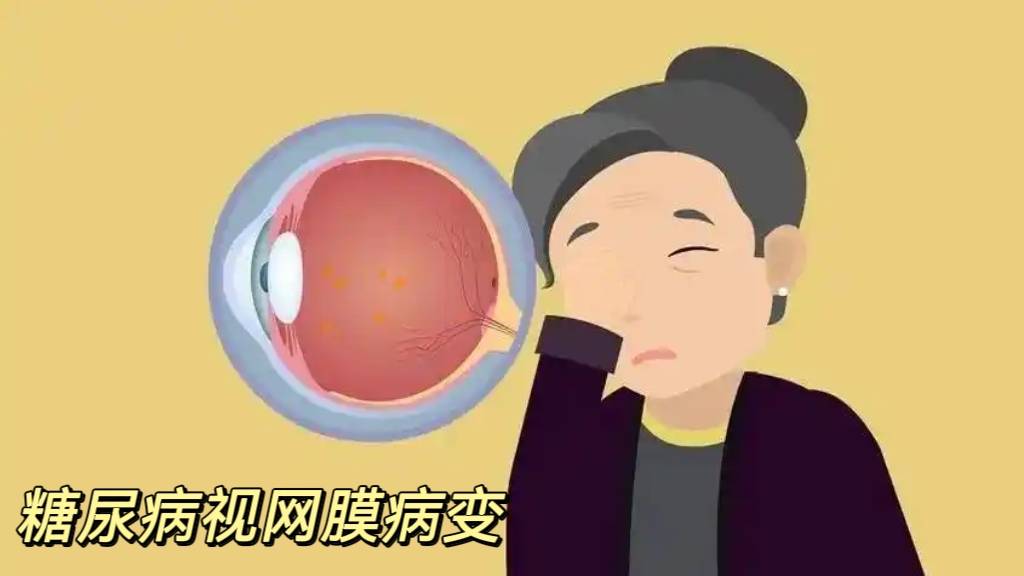
糖尿病视网膜病变(糖网)在早期甚至中期阶段确实可能毫无症状,这正是其被称为“沉默的视力杀手”的核心原因。当患者察觉视力下降时,病变往往已进展至中晚期,部分损伤甚至不可逆。
一、为何“无症状”更危险?
1.视网膜病变始于视网膜周边无感光细胞区域(不影响中心视力),患者仍能看清手机、人脸,误以为眼睛健康。
只有当病变累及黄斑区(中心视力区)或突发玻璃体出血时,症状才会显现——此时损伤已累积数年。
2.糖网致盲风险比非糖尿病人群高25倍,若进展至增殖期(出现新生血管),失明风险急剧增加。
二、高血糖如何破坏视网膜?
长期高血糖导致视网膜微血管持续损伤,分阶段恶化:
1.微血管渗漏:血管壁变脆,血浆、脂质渗出形成微血管瘤和硬性渗出斑,引发视网膜水肿(尤其是黄斑区)。
2.血管闭塞:血糖损伤血管内皮,血液黏稠度增加,导致毛细血管堵塞,形成棉絮斑(视网膜梗死灶)。
3.缺血缺氧与新生血管:缺氧组织释放血管内皮生长因子(VEGF),刺激视网膜表面长出异常新生血管。这些血管极易破裂,引发玻璃体出血、纤维增生,最终导致牵拉性视网膜脱离或新生血管性青光眼。
关键是早期无症状。多数患者视力正常时,眼底病变已隐匿发展数年。
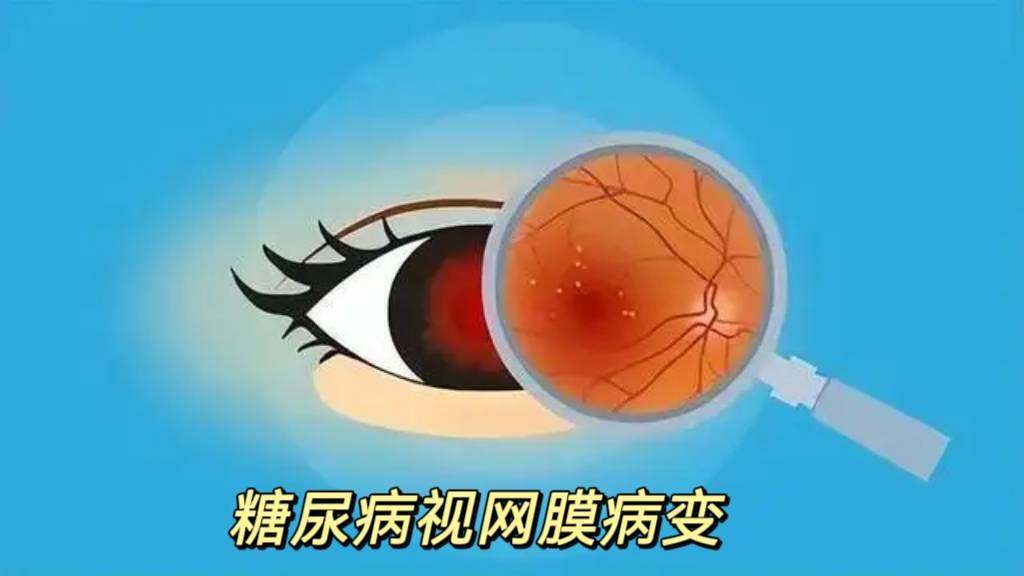
三、早发现依赖专业检查
常规视力检查无法发现早期糖网,需眼科专项筛查:
1.眼底照相:初筛首选,可直观观察微血管瘤、出血点。
2.OCT(光学相干断层扫描):无创检测黄斑水肿的金标准。
3.荧光素血管造影(FFA):动态显示血管渗漏、无灌注区,指导激光治疗。
四、如何预防
控血糖、控血压、控血脂、忌烟酒、每年查1次眼底、病变早治1秒不拖。糖尿病确诊之日,即是糖网防控启动之时。
总之沉默期是糖网留给患者的最后机会窗,今天无视的1次眼底检查,可能是10年后丢失的光明。
最后提醒大家:糖网的致命性不在其破坏力,而在其沉默性。主动筛查,是打破沉默的唯一武器。
【本期专家】
王瑶,沈阳市第五人民医院眼科技师。国家二级验光师。擅长眼视光相关功能性眼病、成人及儿童屈光不正的检查,青少年近视防控干预等。各类常见眼病的检查。





