为什么我不愿给重度低钾血症的患者静脉补钾
苏州工业园区星海医院 刘岗
2018年10月15日所在的那一周,是中国疼痛周,10月15日那天下午,我在医院里做疼痛相关的业务讲座,大约16点左右接到电话,说急诊科中午收了个重度低钾患者,只有1.45mmol/L,补钾困难,想转入ICU。
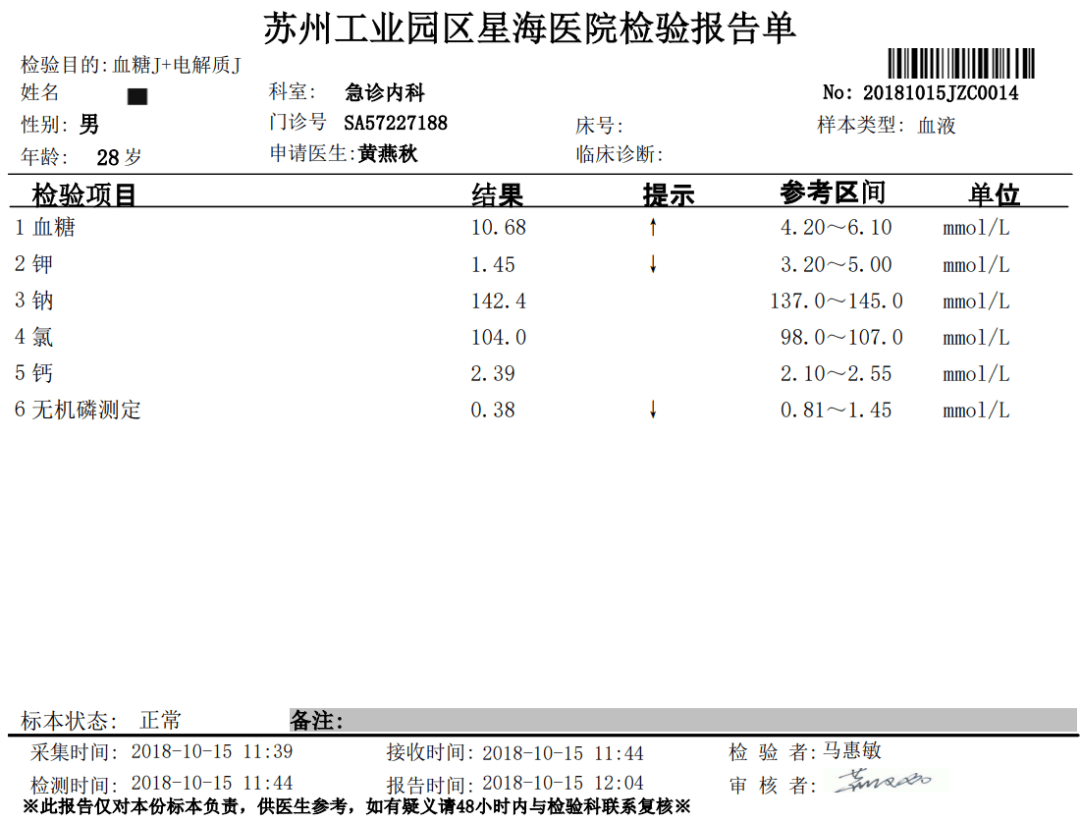
接到电话后,我立即赶往急诊科,了解到患者男性,28岁,3天前因感冒发热,身体不适,4小时前行走不稳摔倒,后被扶起、即感头晕头痛,当时无明显的恶心呕吐,无昏迷等情况,为求诊治至我院急诊就诊,门诊检查重度低钾1.45mmol/L,查头部CT:蛛网膜下腔出血,左侧额叶少许气颅,左侧枕骨骨折。患者入院后已积极静脉和口服补钾,但血钾没有大的变化,当时肌力仍为1,但说话切题,不受影响,生命体征平稳。我立即停止了静脉补钾,给患者口服了3支10%的KCL溶液,并将患者转入ICU。转入ICU后,除一般监测,继续停止静脉补钾,再给患者口服3支10%的KCL溶液。
到18点左右,就将钾补到了3.8mmol/L,ECG也显示正常,肌力恢复到4级,停止补钾。
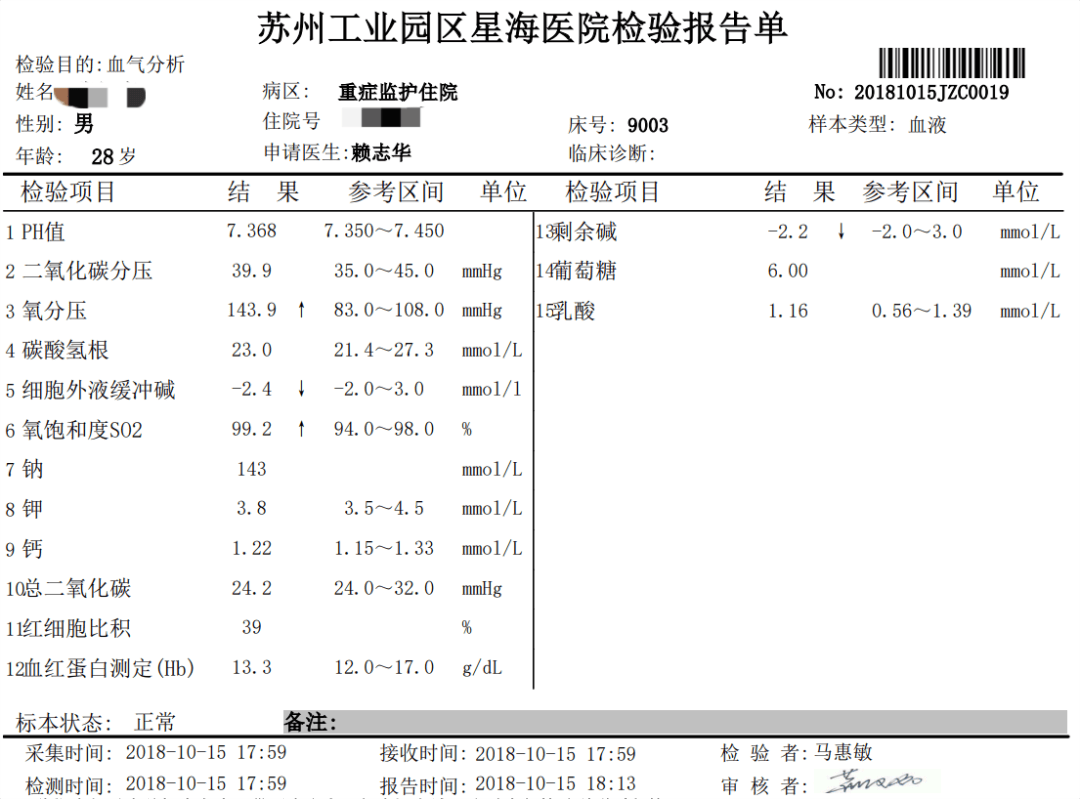
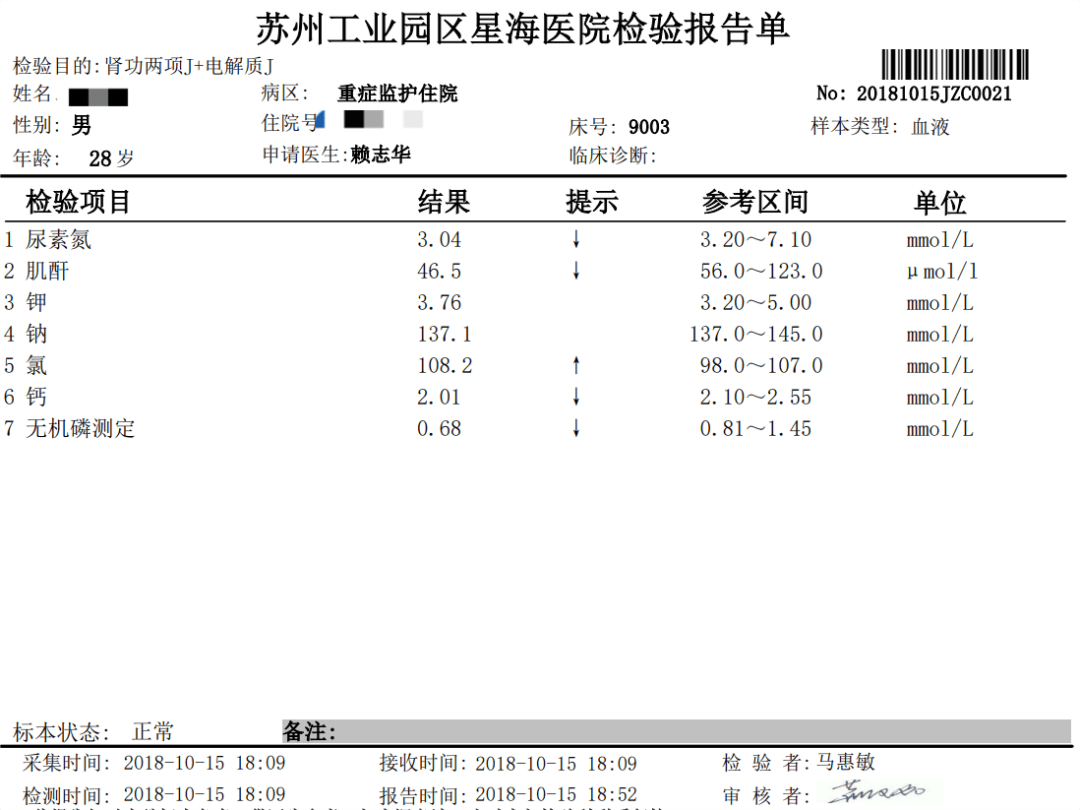
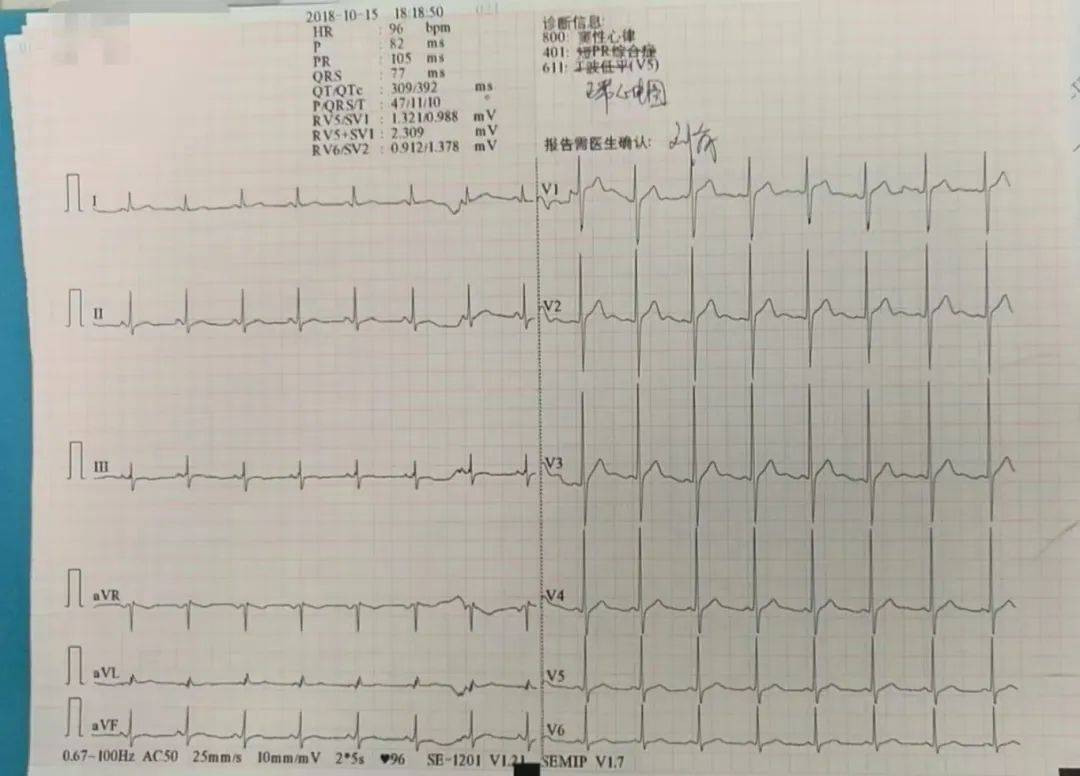
随后及第2天复查血钾都正常,就将患者转出了ICU,随访电解质都正常。
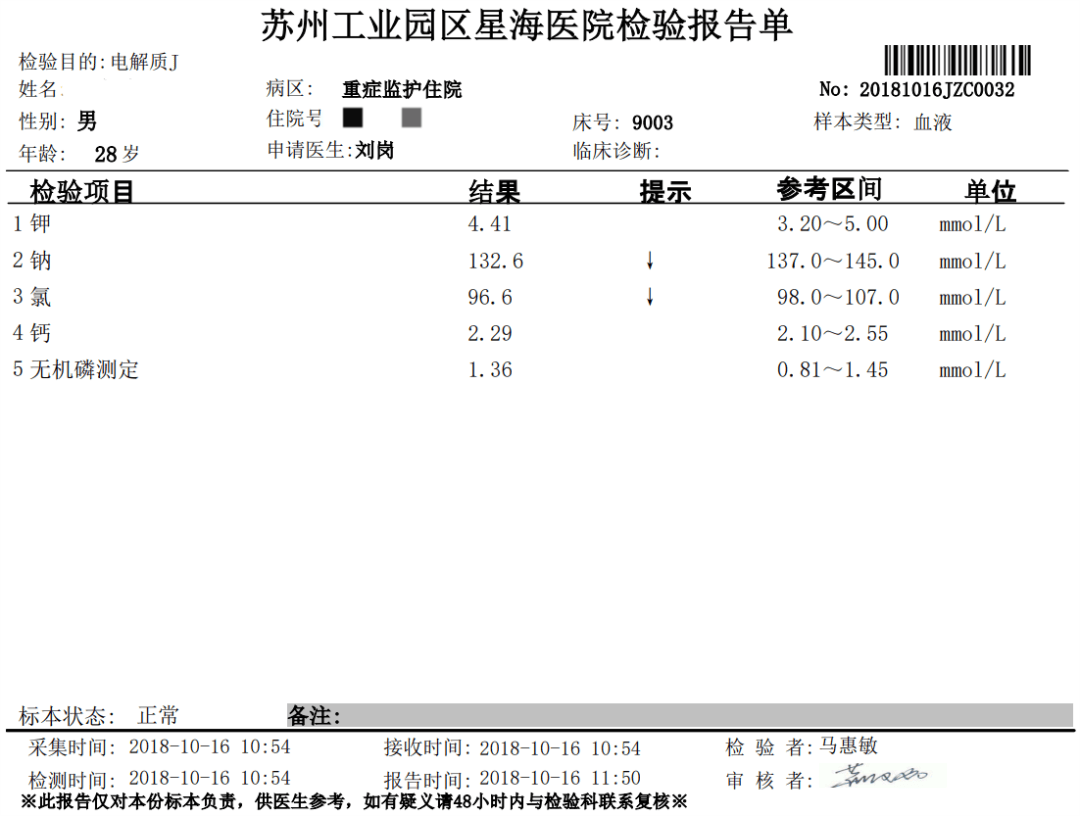
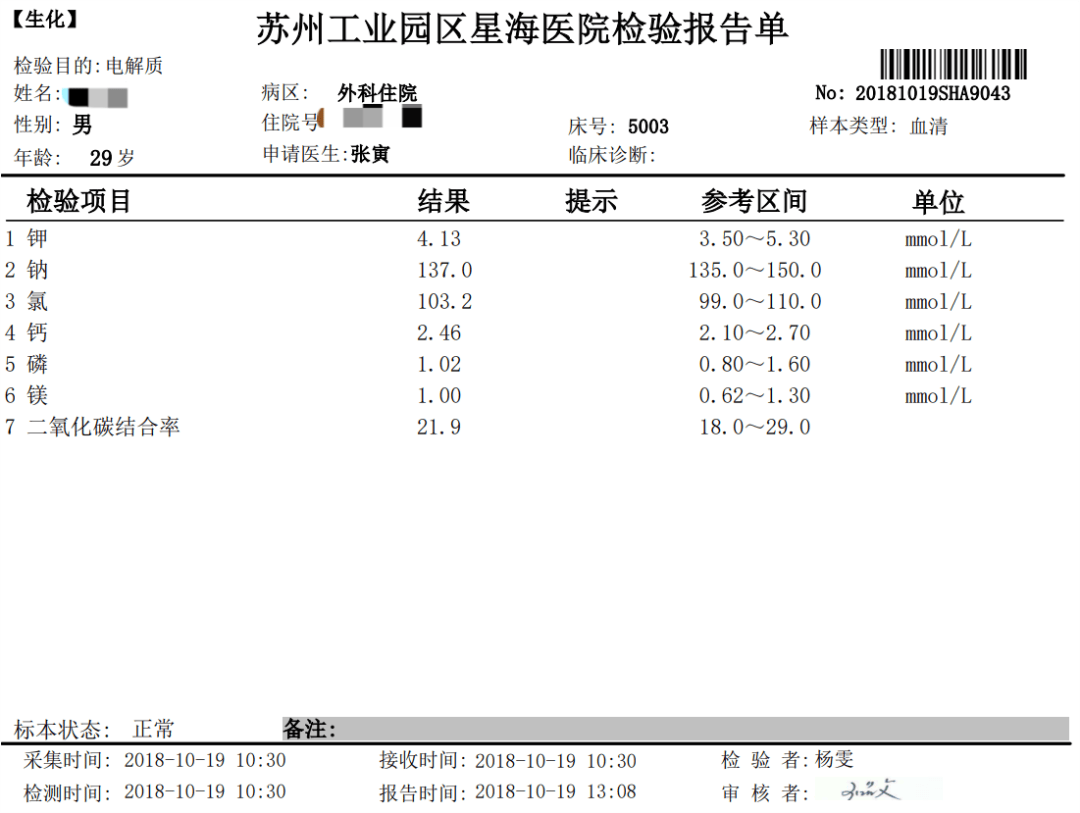
为什么我不愿给重度低钾的患者静脉补钾,为什么静脉加口服补钾的效果不好,改成单纯口服补钾的效果就很好呢?
丁香园的一个版主朋友,遇到这么一个病例,患者纳差10天,K+1.5mmol/L、Na+111.7mmol/L,人看着状态还可以,心电图也还好。
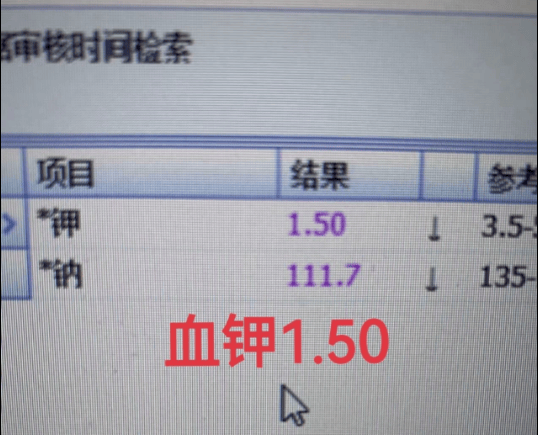
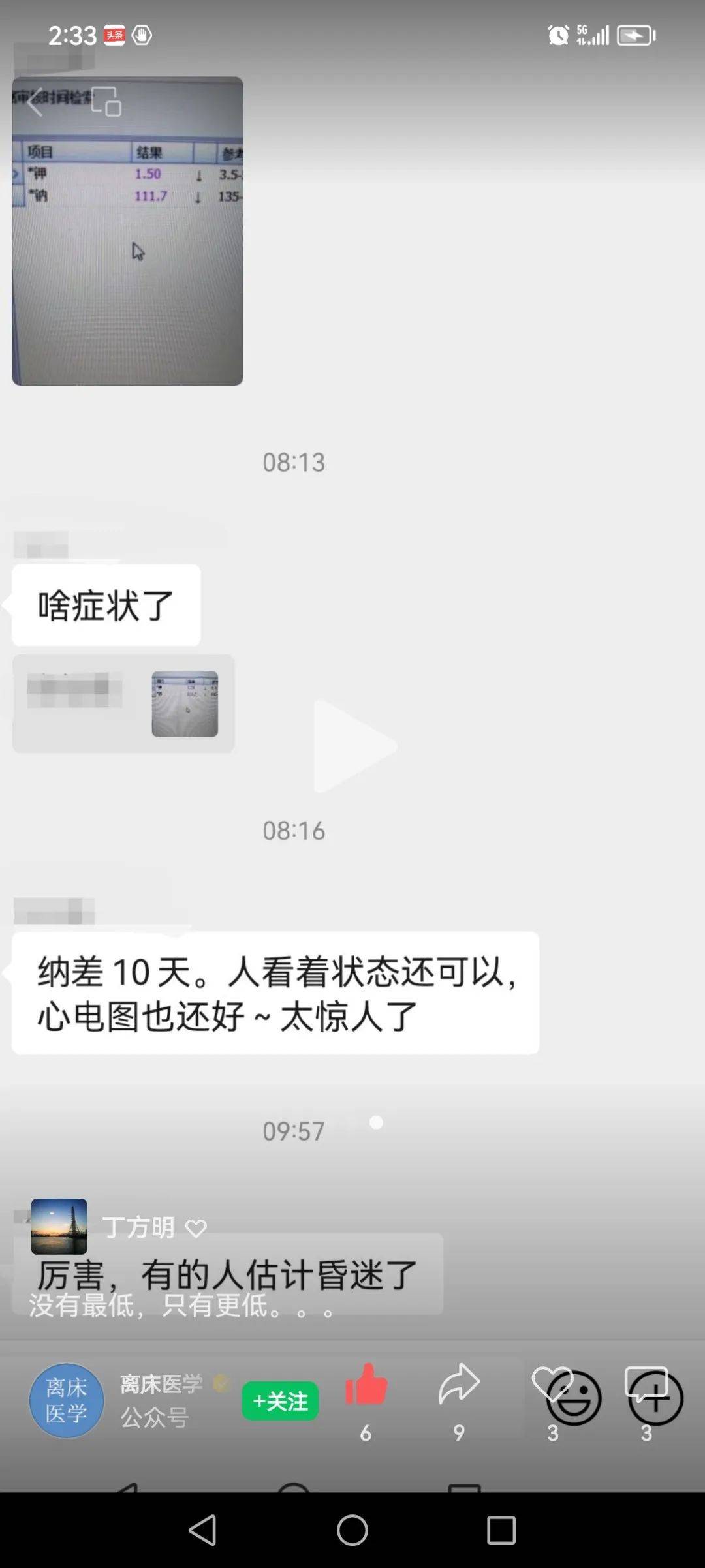
为什么如此低的钠和钾,反而没啥症状,对于这种低钠低钾患者,应该怎么补,是先补钾呢,还是先补钠,还是钠钾同补。
回答这些问题,还是要从复习基本的生理学开始。
NO.1
什么是钠钾交互作用
钠钾交互作用是生理学的基础,但由于太基础了,如此重要的作用反而容易被忽视。钠钾交互作用主要发生在细胞内外,一般在钠钾泵耗能的作用下,3个Na+转移至细胞外伴随2个K+和1个H+转移入细胞内。钠钾泵的作用主要是维持细胞内高钾和细胞外高钠,从而维持细胞的正常功能和内环境的稳定。
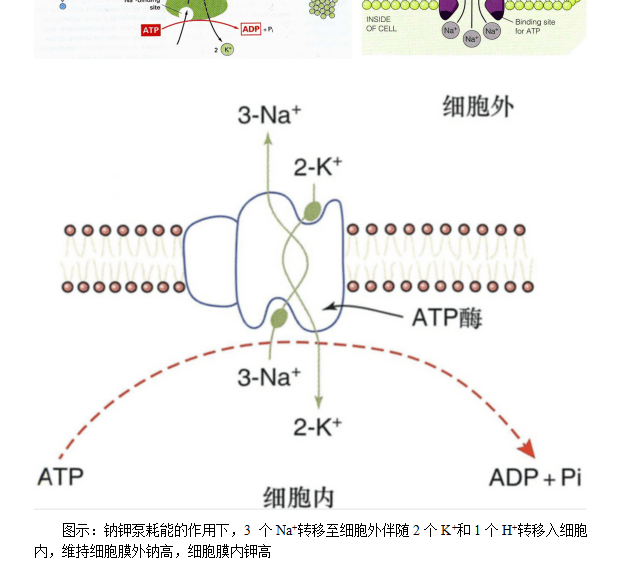
图示:钠钾泵耗能的作用下,3 个Na+转移至细胞外伴随2个K+和1个H+转移入细胞内,维持细胞膜外钠高,细胞膜内钾高
钠钾泵(Na+-K+-ATP 酶)依赖ATP驱动及辅酶协同,故代谢障碍(如低温、缺氧、低镁、CO中毒等)可抑制钠钾泵,发生细胞内高钠和细胞外低钾,表现为高钾血症和低钠血症,因此代谢功能障碍容易出现离子紊乱,纠正钠、钾离子紊乱也必须注意改善代谢功能,注意钠、钾离子间的关系。
负反馈调节是调节机体的重要因素,钠钾泵活性也受负反馈调节,即细胞外钾浓度升高(即高钾血症)或细胞内钠浓度升高(即高钠血症,虽然细胞膜对钾的通透性更高,但在正常情况下对钠也有一定的通透性,所以细胞内钠浓度升高也就是反映高钠血症)是激活钠钾泵,促进离子转移的最主要因素。其他因素,如胰岛素、儿茶酚胺(但效果较弱,这也是心肺复苏时大量运用肾上腺素降低血钾的重要原因)、合成代谢增强也会激活钠钾泵,所以临床上常用胰岛素、葡萄糖、氨基酸治疗高钾血症,但容易忽视Na+、K+之间的关系。钠离子紊乱时,钾离子的不适当(有意、无意)调整,钾离子紊乱时,钠离子的不适当(有意、无意)调整,往往会加重另一种离子紊乱,成为顽固性电解质紊乱的重要原因。
而肾脏对钠、钾的调节作用也存在着交互作用,肾脏几乎完全重吸收钠,钾几乎完全被肾小管重吸收,但远端肾小管和集合管可分泌钾,这是肾脏调控血钾的重要机制。钾的分泌是钠重吸收的结果。低钠血症患者,钠在近曲小管和髓袢几乎完全被重吸收,到达远曲小管的就很少,钠钾交换就无法进行,钾排出减少。所以低钠血症患者容易肾钾排出少,而高钠血症患者容易肾钾排出多。而肾血流量低的患者,肾小球滤过的钠就少,钠在近曲小管和髓袢几乎完全被重吸收,到达远曲小管的钠已很少,钠钾交换就无法进行,肾排出钾也减少,因此循环血容量减少常伴高钾血症。
NO.2
钠钾交互作用的后果
由于高钾血症和高钠血症激活钠钾泵,故低钾血症和低钠血症抑制钠钾泵,让我们来分别来分析一下补钾、补钠的情况。
补钾升高血钾水平激活钠钾泵,钠钾泵激活造成钾向细胞内转移,降低补钾的效率,同时升高血钠水平。所以补钾一般见效比较慢,所以经常讲“补钠要三天,补钾要一周”。同时要注意补钾的同时血钠的水平,警惕血钠在不经意间升高。
补钠升高血钠水平激活钠钾泵,激活钠钾泵造成钠向细胞外转移,同时钾向细胞内转移,所以升高血钠水平的同时血钾水平会下降。所以要警惕补钠的同时会降低血钾水平,低钾血症补钾的常见错误是将钾放在糖盐水中去补。葡萄糖在进入体内合成糖原的过程中会结合钾(每合成1克糖原约需钾0.15 mmol),葡萄糖在进入体内还会激发胰岛素分泌,胰岛素激活钠钾泵,降低血钾水平;补钠也会激活钠钾泵降低血钾;结果是将钾放在糖盐水中去补,钾不容易补上去,甚至越补越低。所以说补钠的同时要注意血钾水平,血钾低于4.2mmol/L就要考虑同时补充。
其实现在临床实践中,对于补葡萄糖激发胰岛素分泌,胰岛素激活钠钾泵,降低血钾水平的认识已经比较深刻了,但对于补钠激活钠钾泵,降低血钾水平的认识还远远不足,无论论坛、还是各种微信群,到处流传着重度低钾静脉补钾,越补越低甚至心跳骤停的故事,这些都是忽视了钠钾相互作用,未把钠当做钠钾泵激活剂导致的后果。
正常情况下,钾主要通过饮食和胃肠道分泌液从胃肠道进入体内。由于多数细胞内钾浓度是细胞外的30倍以上,正常饮食即意味着“吃细胞”,“吃细胞”即意味着吃钾,肾脏又有较强的保钾能力,因此总觉得正常饮食的患者极少会低钾血症,反之若进食正常患者发生低钾血症,则容易怀疑到各种内分泌疾病,而低钾血症患者也往往第一怀疑摄入不足。但如果我们仔细观察,就会发现断食的人,极少低钾血症,那些断食一周、一个月的穆斯林,发生低钾血症的机会并不明显增多。反而是那些低钾患者,追问病史,往往是在饱餐一顿后2-3小时发生,那些车祸司机,除酒驾外,许多都是饱餐一顿后,测电解质往往都是低钾血症,这是由于饱餐时摄入大量的钠和糖,极度激活钠钾泵,钾向细胞内转移(转移性低钾血症),同时餐后合成糖原和蛋白质的过程也会消耗大量钾(合成1克糖原约需钾0.15 mmol、合成1g蛋白质约需钾0.45mmol)所致。
天然食物(如蔬菜、水果、肉类)中的钾主要在于细胞内液,以离子形式(K⁺)与有机分子(如蛋白质、糖原)结合。细胞结构(如细胞膜、细胞器)需要被消化分解后才能释放钾。从进食到钾吸收通常需要2-6小时,液体/流质食物(如果汁)钾释放快,吸收较快(1-2小时),固体食物(如肉类、蔬菜)需完全消化细胞结构,滞后更明显(3-6小时)。而饮食中游离的糖/盐(NaCl)可直接吸收,几乎无滞后,所以饱食高糖高钠餐后,极容易快速极度激活钠钾泵,大量钾向细胞内转移,而此时饮食中摄入的钾还未吸收,就容易引起重度低钾血症。
转移性低钾血症是一种普遍存在的、但未充分认识的低钾血症,我们可能只知道甲亢周期性低钾麻痹是钠钾泵活性增强,钾向细胞内转移所致,血清钾降低,尿钾排泄通常正常或偏低(有助于与肾性钾丢失性低钾血症鉴别),但实际上还有胰岛素过量、使用β-激动剂、碱中毒也都会发生转移性低钾血症。
许多顽固性、复杂性电解质紊乱,也往往与我们忽视钠钾相互作用有关。临床上遇到的顽固性低钾血症,往往会怀疑内分泌疾病,如醛固酮增多症或盐皮质激素样物质(甘草类)服用增多,但仔细排查,可以发现很多是转移性低钾血症,这种患者,只要找到激活钠钾泵的因素,在抑制钠钾泵激活的前提下补钾(例如不在补钠时补钾、如能适当应用钠钾泵阻断剂如β受体阻断剂则更好),就会很快纠正低钾血症。
NO.3
用钠钾交互作用分析病例
我们看第一个患者,钠是正常高限、极度低钾,我们假设原发性改变是高钠血症,我们来根据钠钾相互作用分析一下,高钠血症激活钠钾泵,钠钾泵激活造成钠向细胞外转移,加重高钠血症,钠钾泵激活造成钾向细胞内转移,降低血钾水平,所以高钠合并低钾血症本质上为原发性高钠伴转移性低钾血症,与第1例患者相符。
第二个患者,是极度低钠合并极度低钾血症,我们假设原发性改变是低钠血症,我们来根据钠钾相互作用分析一下。低钠血症抑制钠钾泵,钠钾泵抑制造成钠向细胞内转移,加重低钠血症,同时造成钾向细胞外转移,升高血钾水平,与我们此例低钠合并低钾血症不符。所以低钠合并高钾血症本质上为原发性低钠血症伴转移性高钾血症,这也是为什么低钠饮食的患者常伴发高钾血症的原因之一,有些心衰的患者严格控制钠的摄入且还在使用储钾利尿剂或血管转换酶抑制剂,往往在不经意间就伴发高钾血症,这些低钠饮食的患者出现肌无力,其原因不只是由于低钠饮食造成了低钠血症而且还造成了转移性高钾血症,低钠血症结合高钾血症共同造成了肌无力。
这两个患者都有低钾血症,我们假设第二个患者的原发性改变是低钾血症,我们来根据钠钾相互作用分析一下。低钾血症抑制钠钾泵,钠钾泵抑制造成钠向细胞内转移,降低血钠水平,钠钾泵抑制造成钾向细胞外转移,升高血钾水平。所以低钾合并低钠血症本质上为原发性低钾伴转移性低钠血症,与我们第2例患者相符。
钠钾交互作用,普遍存在,我们应该自觉应用该理论分析临床上的钠钾变化,区分哪种是原发改变,哪种是继发改变。理论上一种电解质的原发改变会引起另一种电解质的继发改变,但无论原发改变还是继发改变,都有可能未超出正常的范围,这种就给临床判断造成一定困难,这种未超出正常范围的改变以钠的改变为多见,正如第一个病例,钠的升高还未超过正常范围,但已经造成钾的极度继发性降低,这主要是因为血钠的基础水平就很高,而且体内钠的分布范围较广(钠除了可以分布在体液中,还可以分布在骨骼中),所以体内钠对各种变化的缓冲能力就较强。而且相比钾离子,肾脏对钠的调节能力也更强。例如醛固酮增多的患者,钠水潴留逐渐增强,三天后达到高峰,此后肾脏代偿性利尿,原先潴留在体内的钠、水大部分从尿中排出,逐渐恢复正常,所以钠不容易偏离正常值。
NO.4
治疗
第一个病例,经钠钾相互作用的分析,我们得知,是原发性高钠伴转移性低钾血症,当然重症感染、创伤和其他危重病导致的应激反应,或同时合并应用糖皮质激素,或见于脑出血、创伤或下丘脑-垂体疾病导致的内分泌紊乱都可能出现这种改变,因大部分激素的作用是保钠、排钾,而常用补液中氯化钠的含量较高、氯化钾的含量较低,因此容易出现低钾血症和高钠血症。所以处理高钠合并低钾血症应以处理高钠血症为主,当血钠下降时抑制了钠钾泵,细胞内的钾向细胞外转移,血钾随之上升。同时应积极处理原发病,控制应激反应和内分泌紊乱。我们第一个患者“原发性高钠伴转移性低钾血症”,所以在未限制钠摄入情况下补钾无效,而当限制钠摄入情况下补钾效果就相当好。
第二个病例是原发性低钾伴转移性低钠血症,所以处理低钾伴低钠血症应以处理低钾血症为主,当血钾升高时激活钠钾泵,钠离子向细胞外转移,血钠自然随之上升。所以慢性低钾合并低钠血症实质是缺钾伴随转移性低钠血症为主,或同时合并钠的缺乏。一般情况下,随着补钾,血钾水平升高,钠钾泵活性增强,钠离子由细胞内转入细胞外,血钠浓度可逐渐恢复正常。比较严重的低钠血症患者,随着钾离子的适当补充,低钠血症也可不同程度改善。对于严重的合并低钠血症的患者,为恢复血钠的正常水平,也可适当补充钠离子,但必须在充分补钾的基础上补钠,还要避免摄入或输入过多钠离子,否则会加重低钾血症。急性低钾血症合并低钠血症的多为消化液的急性丢失,只要同时补充钾和钠即可,如林格液。但慢性者钠钾泵激活就明显,补充比较困难,补充不当可能会进一步加重离子紊乱。因补液中氯化钾浓度<0.3%,而钠浓度,最高可用3%,是氯化钾的10倍,且生理盐水也是常用液体,是氯化钾最高浓度的3倍,因此临床常无意中补钠超过补钾。血钠浓度的先一步升高,通过弥散作用增加了细胞内的钠浓度,随即激活钠钾泵,促进钾向细胞内转移和肾脏排出,导致顽固性低钾血症。而低钾血症又反过来抑制钠钾泵,进一步促进钠向细胞内转移和肾脏排出,导致血钠浓度不能真正有效升高,故又有可能合并顽固性低钠血症。最后,该类患者常缺乏镁,钠钾同补、补钠超过补钾等补充不当常出现顽固性低钠合并顽固性低钾血症。所以第二位原发性低钾伴转移性低钠血症患者,由于临床上极少有不含钠也不含糖的静脉液体,故也是不能静脉补钾的,也是需要较严格的口服补钾才行,该患者就是由于未认识到钠钾紊乱的先后关系,钠钾同补,补钠超过了补钾,导致了顽固性低钠合并顽固性低钾血症。
NO.5
如何计算补钾量
第一个患者,其实体内并不缺钾,关键的治疗是不能再激活钠钾泵,当钠钾泵抑制了,钾自然从细胞内转移出,低钾血症会慢慢纠正,但由于低钾症状严重,也需要适当补钾。
口服补钾相当安全,氯化钾液体口服的吸收率较高,一般可在90%以上,接近100%。氯化钾液体进入胃肠道后,几乎立即开始释放钾离子,血钾水平在1-2小时内开始升高。由于第一个患者体内并不真正缺钾,所以在血钾水平升到正常低限后,就不用再补,严密观察,一般这种转移性的低钾血症在停止补钾后,细胞内钾转移出仍在继续,血钾水平仍会上升,第一例患者就是这样,如果上升不足,还可以给予β受体阻滞剂。
第二例患者是真正的缺钾,所以要计算补钾量,由于钾主要分布在细胞内,故应按体液比例补充。补钾量(mmol)=(4.2-实测值)×体重(kg)×0.6+继续丢失量+生理需要量。由于一开始先补充的是细胞外液钾的丢失,且细胞内外钾的交换需15h左右才能平衡,因此一般第一日补充2/3,次日补充1/3,且应控制口服速度,开始较快,其后减慢,使液体在24h内比较均匀地摄入,必要时2~6h复查一次。一般也是选择氯化钾溶液,血钾浓度正常后,仍需补充数日。
NO.6
什么情况下要怀疑钠钾交互作用极度增强
钠钾交互作用普遍存在,但平时极度激活或抑制钠钾泵的现象较少见,故一般不引起注意,但极度、顽固性紊乱离子紊乱就需要警惕极度激活或抑制钠钾泵,由于钠钾交互作用直接调节细胞内外钠钾的分布,故最直接生理刺激钠钾泵的因素是“原发性高钠血症、原发性高钾血症”,而最直接抑制钠钾泵的因素是“原发性低钠血症、原发性低钾血症”。如果同时有几个协同因素,那刺激和抑制钠钾泵的效果也可能效应很强。
激活钠钾泵的因素:补钾(原发性高钾血症)、补钠(原发性高钠血症)、甲亢(甲状腺激素)、胰岛素(补糖)、儿茶酚胺、合成代谢增强(大吃大喝)、交感神经兴奋、醛固酮、补镁、轻度酸中毒
抑制钠钾泵的因素:断食、原发性低钾血症、原发性低钠血症、代谢障碍(如低温、缺氧、低镁、CO中毒等)、强心苷、甲减、pH显著变化(酸中毒/碱中毒)、钒酸盐、乌本苷
钠钾泵的调节因素
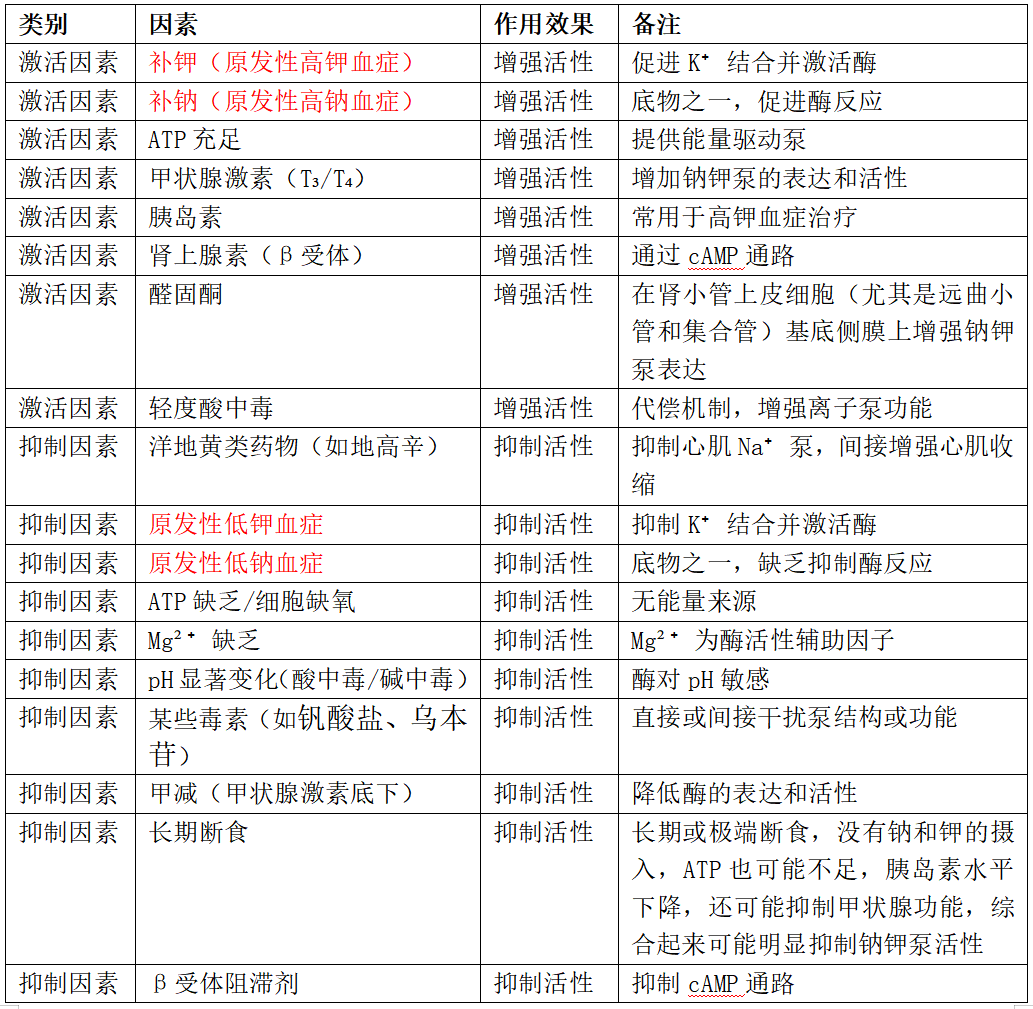
高钾血症时,碳酸氢钠为何降低血钾如此有效,过去都认为这是碳酸氢钠纠正了酸中毒,而酸中毒容易诱发高钾血症,但我认为更大的原因是因为碳酸氢钠提供了大量的钠离子,提高了血钠水平,激活钠钾泵,钾向细胞内转移所致。
NO.7
为何2个低钾患者,症状差异很大
正常情况下,血浆中钾的浓度很低,理论上稍有改变应对神经、肌肉的膜电位影响巨大。2个病例,都是严重低钾血症,程度也相当。为什么第一个患者,肌力为1,而第2个患者几乎没有症状,也没有体征。其实低钾对机体的影响与是否缺钠也有一定的关系,钠、钾同时缺乏时,缺钾症状较轻,但缺钾而血钠水平正常时,缺钾的症状就比较明显,其主要原因可能与钠转移有关,也与钠、钾比例改变影响静息电位和动作单位有关。当钠钾同时缺乏时,虽两者都减少,但内外比例无剧烈变化,离子转移也不显著,膜电位改变不大,所以临床症状反而轻一些或不典型。
众多朋友用我的方法补钾,再也没有补不上去的钾了。
医学现象浩如烟海,表象下的因果链条往往错综复杂、难以捉摸。那些看似简单的临床现象,背后可能潜藏难以察觉的涟漪。拨开纷乱的症状与数据之雾,探寻病理与机制真相的之路往往迂回曲折,而这正是医学之所以深邃、动人心魄的地方。
医学伦理的历史长河中,有句古老而深刻的格言始终被奉为圭臬:“Primum non nocere.” ——“首先,不伤害”。医者面前,选择并非总是关于“该做什么”,有时更关乎“该不做什么”,当将患者收入ICU时,很多医生以为我会多路静脉补钾,我却关闭了静脉通路,只通过口服补钾就成功迅速地纠正了低钾血症。
作者介绍
刘岗,医学硕士,主任医师(麻醉学、重症医学),苏州工业园区星海医院麻醉科主任,苏州工业园区先进工作者,中国营养保健食品协会生酮饮食专业委员会专家、中国生化制药工业协会低碳医学技术与产业分会专家。苏州市中西医结合麻醉学会、疼痛学会委员,医学参考报疼痛学专刊编委,丁香园医学英语版版主。发表论文数十篇,多篇论文在全国性年会上壁报展出和获奖;作为主译、副主译、编者,出版有关麻醉学、呼吸病学、急诊医学、康复医学、疼痛学等领域的专著共20余部。

去年作者联合了国内数十家高校附属医院、教学医院具有硕博学位的骨干学者,经过800多天的不懈努力,克服重重困难,翻译了一本《应用呼吸生理学(第 9 版)》,作者本人全书仔细校对了4次,并请陈荣昌、施焕中教授主审此书。这本具有近 60 年历史的教材。这本书里讲了很多有意思的,平时不太注意的细节,比如:自主呼吸时是上位肺先通气还是下位肺先通气,是外周先通气还是中心肺区先通气;比如高原地区,氧离曲线是左移还是右移的,为什么;关注氧离曲线的位移,应该关注动脉点还是静脉点;胸内压升高对血流动力学的影响分哪几个阶段,为什么,哪些患者会有不同的反应。内容丰富翔实,图文并茂,深度大,指导性强,推荐给大家。