在众多内分泌疾病中,甲亢并不陌生,它就像一个难缠的“健康对手”——虽然常见,却有着极高的复发率。有人幸运地在规律服药半年后,便能与甲亢彻底告别;但也有不少患者陷入病情反复的困境,无奈之下选择碘131治疗,甚至通过甲状腺切除手术力求根治。然而,这看似“一劳永逸”的解决方式,却可能让患者从甲亢的旋涡跌入甲减的泥潭,不得不开启终身服药的漫长历程。
明明甲亢初期表现为代谢亢进、交感神经兴奋,被调侃为“爽快”病,为何有些患者的治疗之路却如此坎坷,病情反复纠缠难以治愈?
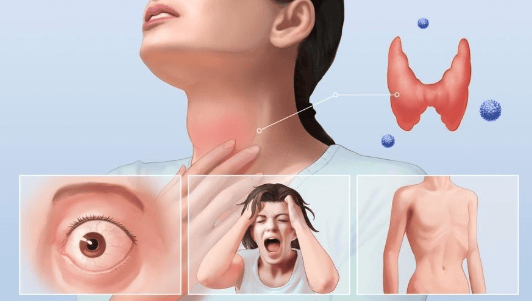
甲亢复发是指甲状腺功能亢进症(简称甲亢)患者在接受治疗后症状缓解、甲状腺功能恢复正常并停药一段时间后,甲状腺激素分泌再次过多,相关症状重新出现的情况。这通常发生于停药半年后,复发的主要原因是治疗不充分或患者未遵医嘱,如药物剂量不足、疗程过短或自行停药。
甲亢复发的典型表现包括心悸、多汗、体重下降等甲状腺功能亢进的症状,严重时可能导致并发症。及时就医并调整治疗方案是管理的关键。
甲亢为什么会“久治不愈”?或与三大因素有关,你有注意吗?
一、无法消除发病诱因:
甲亢的发病常与外部诱因相关,如长期精神压力、情绪波动、过度劳累、感冒或感染等。这些因素会刺激免疫系统紊乱,导致甲状腺激素分泌失控。即使治疗中症状缓解,若诱因未解除(如持续熬夜或高压状态),疾病极易复发。例如,焦虑和过劳会加速免疫异常,使TRAb抗体持续阳性,增加复发率。
二、临床治疗方案选择不合理:
甲亢治疗需个体化方案(如药物、放射性碘或手术),但选择不当或执行不规范会导致效果不佳。常见问题包括药物剂量不足、疗程过短(标准治疗需1.5-2年甚至更长),或未根据病情调整方法(如Graves病患者需避免高碘饮食)。抗甲状腺药物可能引起副作用(如白细胞减少或肝损伤),若不及时调整,易致治疗中断或耐药。
三、患者治疗依从性差:
甲亢治疗周期长,部分患者因症状缓解而自行停药、减药或不规律用药(如“吃吃停停”)。这会导致激素水平波动,加速耐药性产生,并掩盖潜在的免疫异常(如TRAb抗体未转阴),最终使疾病反复发作。统计显示,依从性不佳是复发的主因之一,尤其在TRAb抗体阳性患者中复发率更高
甲亢选对治疗方案很重要
目前针对甲亢,传统有效的规范化治疗主要有三种,分别是:长期口服抗甲状腺药物、手术大部切除、放射性碘131治疗,三种方法均有利弊。抗甲状腺药物治疗疗程长且复发率高,放射碘治疗后甲状腺功能低下发生率高,短期内要回避与周围人群接触。外科手术创伤大,有出现术后呼吸困难、甲状腺危象、喉返神经和甲状旁腺损伤等潜在严重术后并发症的可能,且颈部留下疤痕影响美观等。
如果患者在治疗过程中出现病情反复发作、久治不愈的情况,往往意味着当前治疗方案并未达到理想效果,存在不合理或不规范之处。此时,及时调整治疗策略至关重要。

免疫介入疗法治疗甲亢
免疫介入治疗的创新机制是通过医学影像精准定位,将免疫调节药物直接送达甲状腺病灶,在局部形成高浓度作用环境。不同于传统治疗“一刀切”的激素抑制,这种治疗方式具有三重突破:
靶向修复免疫失衡:
通过调节TSH受体抗体水平,重建甲状腺免疫耐受,从源头阻断自身免疫攻击。临床数据显示,经治疗患者甲状腺过氧化物酶抗体(TPOAb)平均下降67%。
多维度功能重建:
在抑制炎症反应的同时,激活甲状腺滤泡细胞再生能力。治疗3个月后,82%的患者甲状腺摄碘率恢复正常范围,激素分泌趋于平衡。
个体化方案定制:
结合甲状腺四维超声弹性成像、淋巴细胞亚群检测等精准检查,制定“一人一方”治疗方案。特别针对桥本甲状腺炎合并甲亢、药物性甲减等复杂病例,形成系统化干预体系。

目前,免疫介入疗法的应用让甲亢治疗有了新的突破。其为患者带来真正意义上的康复,让他们摆脱疾病反复发作的阴影,重拾生活的信心和乐趣。





